オシッコは、体の異変をいち早く知らせてくれますが、薬局では尿検査キットが売れているそうです。血液、タンパク質、糖分が出ていればわかるものがあったりします。
なぜ、売れるのでしょうか?
背景には、日本人成人の8人に1人が新・国民病の存在があるようです。『主治医が見つかる診療所』で慢性腎臓病について特集されていましたのでご紹介します
。
前兆その1~夜の頻尿と朝のむくみは慢性腎臓病の前振れ
発症年齢49歳女性Aさん(兵庫県在住・現在62歳)
健康な状態からわずか2年で重度の慢性腎臓病と診断
兵庫県在住の女性Aさん(62歳)は、尿が出なくなり、週に3回、10年間人工透析を受けているそうです。
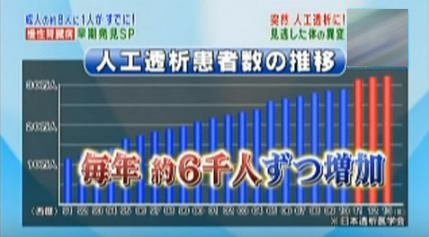
人工透析は、機械を使って、尿から排出できない血中の余分な水分や老廃物をろ過して体内に戻します。人工透析が必要な患者は全国で30万人、さらに患者は毎年6000人ずつ増えていると番組では紹介されていました。
主治医が見つかる診療所より
lgA腎症(慢性腎炎)、膜性腎症、糖尿病性腎症、腎硬化症など慢性的に起こる腎臓病の総称である「慢性腎臓病(CKD)」が増加の主な原因ということです。。
この慢性腎臓病、患者数はなんと推定1330万人だそうです。
主治医が見つかる診療所より
Aさんは発症前に毎年人間ドックを受け、発症する2年前の47歳時の腎機能項目は「A判定」、48歳時は「B判定」、それが10か月後の49歳時は一気に「E判定」。
このときに重度の慢性腎臓病と診断され、51歳の時に透析をするようになったそうです。
秋津壽男医師(内科)は、
「前触れがない訳ではない。腎臓の機能はある時にストンと落ちるので下がり始めをいかに見つけるかが大切」
と話しています。自覚症状がほとんどなくサイレントキラーと呼ばれる慢性腎臓病。上山博康医師(脳神経外科)も「腎臓が2割機能していれば検査数値に異常は出ないのです」と話しています。
前兆~血圧の高い状態が長くあった
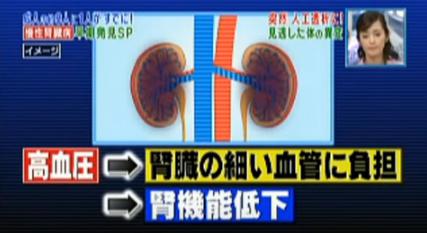
Aさんの現在の主治医、平岡敬介医師は「血圧の高い状態が長くあったのではないか」と話しています。高血圧は、脳卒中や心筋梗塞など血管系の病気と思われがちですが、腎臓病の大きな引き金になるようです。
腎臓のはたらきが悪くなると余分な塩分と水分の排泄ができなくなって血液量は増加し血圧が上がります。さらに、血圧が上がれば腎臓への負担が増え、ますます腎臓の機能が低下するといった悪循環となります。したがって、腎臓のはたらきを守るためにも血圧をコントロールすることはとても大切です。
Aさんは41歳のときに血圧が200を超えて「高血圧」と診断され、薬による治療を開始していました。
食事の塩分をコントロールすることで血圧を150程度に下げていたそうですが、その間も気づかないうちに腎臓へのダメージが蓄積。血圧が高くなると腎臓の血管1本1本に負担がかかり、腎機能を徐々に低下させてしまうのだそうです。
主治医が見つかる診療所より
Aさんも、重度の慢性腎臓病だと診断されるまで自覚症状はほとんどなく、過労や睡眠不足程度の些細な体の不調で「だるさはあったけど睡眠不足かなと思っていた」と話しています。
急に悪化した2年間にあった「睡眠時の頻尿」と「体のむくみ」
そんなAさんが頻尿に悩まされるようになります。
「夜眠っていると突然強い尿意に襲われよく目が覚めていたが尿は出なかった」
そうです。強い尿意があるのに尿が出ないという状態です。一般的な尿の回数の目安は、昼5回、夜0~1回ほどと言われていますが、Aさんの場合は昼と夜の尿の回数が逆転していたそうです。つまり、昼は尿が出ずに夜ばかりという状態です。
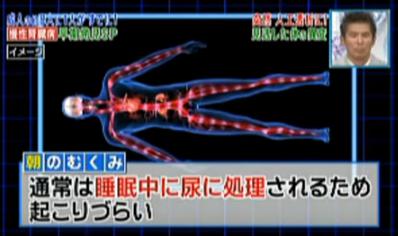
実は、こうした夜の頻尿は腎機能低下のサインなのだそうです。
理由についてAさんの主治医である平岡敬介医師は
「腎機能が落ちると腎臓に流れる血液量が減り昼間はあまり出ないけど、安静にする夜は腎臓にたくさん血液が流れて尿意を感じる」
と話しています。
また、毎朝起きた時に手がむくむようになったそうで、朝のむくみも腎臓からのSOSサインのようです。Aさんの朝のむくみは、腎臓機能の低下で起きていた可能性が高いという事です。
主治医が見つかる診療所より
以上より、Aさんの慢性腎臓病発症前の異変(前兆)は、
〇夜中の頻尿
〇寝起きのむくみ
だと考えられるのだそうです。
[sc:アドセンスレスポンシブ ]オシッコが赤茶けて縁に広がる大きな泡は要注意
成人の8人に1人が患っているという慢性腎臓病ですが、早期発見するためのオシッコの注意ポイントを原プレスセンタークリニックの原茂子院長は
「尿が濁ったりコーラのような色、赤茶っぽいような色をしていたら要注意。」
と指摘していました。
秋津壽男(内科)医師は、
「尿が泡立つのは尿の中にタンパク質が漏れるから。いつまで経っても消えにくい泡は注意が必要」
と話しています。この場合、元気な人のすぐ消える大きな泡は問題ないそうです。
中山久德(内科)医師は、「秋から冬になり気温が下がると血管も収縮して血圧も上がりやすく腎臓に負担がかかりやすい。汗をあまりかかずに尿として水分が体から出ない時は、腎臓の機能が落ちているかなと疑って精密検査を受けるのがよろしいと思います」と話しています。
主治医が見つかる診療所より
思い当たるフシがある場合は、病院で検査を受けるか、市販の検査キットも販売されているそうですので、すぐに対処した方がよさそうです。
「夕方ではなく朝起きたときにむくむ」「昼間よりも夜の方が尿の出る回数が多い」という異変が頻繁に現れる時は、早めに病院に行き検査をしてみる事
前兆その2~感染症の繰り返しで慢性腎臓病に
発症年齢28歳男性Bさん(兵庫県在住・39歳)
カゼが治らず血液検査したらそのまま人工透析に
兵庫県在住の男性Bさん(28歳)はインターネットの食品販売会社に勤め、日中はフルタイムで仕事をして週3回、夜8時から午前5時前までオーバーナイト透析を受けていると言います。
後悔しているのは、病気をもっと早く発見していれば今よりも進行を遅らせる事ができたのではないかという事。
Bさんは、最初の診断はカゼだったそうです。薬を飲みきっても一向に体調が回復しないため病院で血液検査を受けたところ、その段階で医師の表情が一変したと言います。Bさんは重度の慢性腎臓病で、すでに命の危険があるほど腎機能が低下、緊急人工透析を受けるほどだったのです。
感染症を繰り返すことで慢性腎臓病に
Bさんも自覚症状はなかったそうですが、今になって思うと「1年に5回ぐらい熱が出て、カゼの症状だったら毎月1回はあるかなという感じでした」、また「扁桃腺が小さい頃から大きかったので、結構腫れやすくカゼも引きやすかった」と話しています。
しかし、その度に仕事を休むわけにもいかず無理して会社に出勤。そうした状況から、治ってもすぐにぶり返してしまう事も多かったようです。こうした経験は会社務めをしている人であれば一度や二度はあるのではないでしょうか?それほど特殊なことではなく、誰でも有り得るケースです。
しかしBさんの主治医、馬殿正人医師(内科)によれば、
「感染症で腎臓がやられる事がある。自己免疫という自分の抗体を作ってしまって腎臓がダメになっていく」
のだそうです。
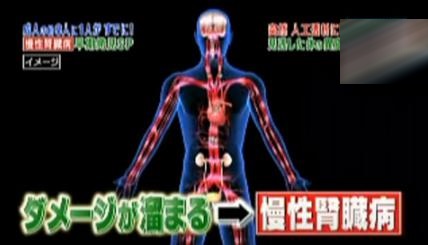
感染症を何度も繰り返したりすると、別のタイプの抗体が発生し腎臓に沈着し炎症を起こします。そのダメージが徐々にたまっていくことで、慢性腎臓病を発症することがあるのというのです。
主治医が見つかる診療所より
このBさんの体に現れていた病気の発覚前の異変は、扁桃腺炎を繰り返していた事でした。扁桃腺以外にも、歯周病、鼻腔炎、膀胱炎などの感染症を長期にわたって繰り返すことは、慢性腎臓病の大きな原因の1つとされています。
健康診断に行って数値でわかれば対策があった
Bさんは18歳から28歳に慢性腎臓病と診断されるまでの10年間、一度も健康診断に行った事がなく、血液検査すら受けなかったと言います。そのため、慢性腎臓病のリスクがあったにも関わらず、腎臓の変化に気付く事ができなかったようです。
「体の変化を体自身が気付かなくても、数値で先にわかると腎臓も温存治療ができたり、もっと対策はあったのではないかと思います」
「検査はしておきたかったです」
と後悔の言葉を口にしています。
腎臓病の種類や漢方上の注意点
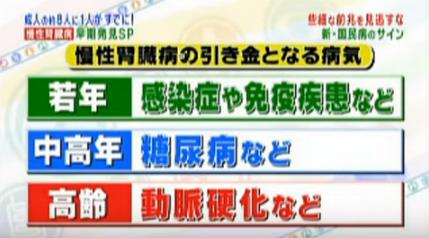
原茂子院長は「慢性腎臓病も色々な種類があり、若い方に多いもの、糖尿病からきた腎臓病のように年齢を経てからのもの、動脈硬化の腎臓病のように高齢者に見られるもの、色んな年代で腎臓病はある」と話しています。
主治医が見つかる診療所より
近年は、糖尿病からくる腎臓病の割合が急激に増してきているそうです。人工透析を受ける人の数も、増加割合は減ってきているものの、依然として増加傾向にあります。
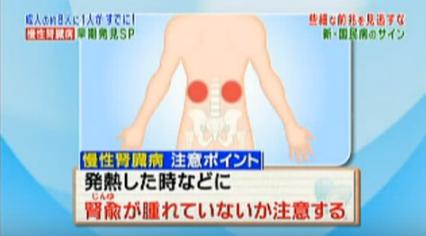
丁宗鐵医師(漢方)は「(急性)腎盂腎炎になると背中が片方痛くなります。痛くなる場所は漢方で昔から言っている腎兪(じんゆ)という腎臓のツボ。慢性腎炎も背中の肩甲骨の下の所に独特の腫れがあったりします。」と話しています。痛くなるのは肩甲骨の下、腎臓の裏辺りという事です。
主治医が見つかる診療所より
違和感を感じた場合は、ご家族や友人などに確認してもらうとよさそうです。
以上のことから草野さんがまとめた2つ目のポイントは以下の通りです。
扁桃腺の腫れや歯周病、鼻腔炎、膀胱炎などの感染症にかかっている、あるいは何度もかかった事があるという方は慢性腎臓病を発症するリスクが高いという事を常に意識しておくべきである。
そして、日頃から尿検査や血液検査などで腎臓の数値に気を付けておく事が必要である。
前兆その3~塩分摂り過ぎの食生活から慢性腎臓病に
発症年齢37歳女性Cさん(熊本県在住・現在44歳)
濃い味と塩分の多い食事に飼い慣らされていた
熊本県在住の女性Cさん(44歳)が発症した原因は、食生活でした。
現在の朝食はご飯、ピーマン炒め、目玉焼き、玉ネギピクルス、味噌汁はわずか三口ほどと、減塩の食事を7年間毎日続ける食事制限を行っているそうですが、かつては、
「激しい出張生活を5年間続け全部外食。濃い味に慣れてしまっていた。」
のだそうです。
当時の食事は、たとえば、
【お昼】
コーンスープ(塩分量約0.9g)
ミートソーススパゲティ(塩分量約2.8g)
【夕方】
サーロインステーキ200g(塩分量約3.4g)
【夜中】
鶏から揚げ(塩分量約1.4g)
といった感じだったそうです。
主治医が見つかる診療所より
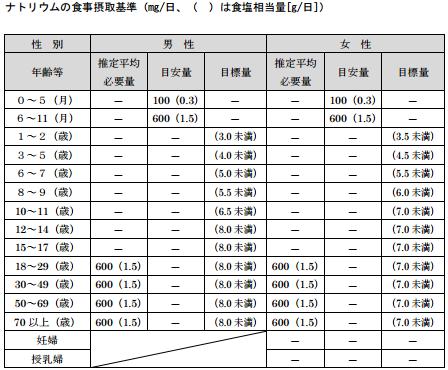
この場合の合計塩分量を計算してみると、約8.5g。この数字は、厚生労働省が定める1日の塩分摂取目標量、男性8g未満、女性7g未満を超える値ということです。
厚生労働省より
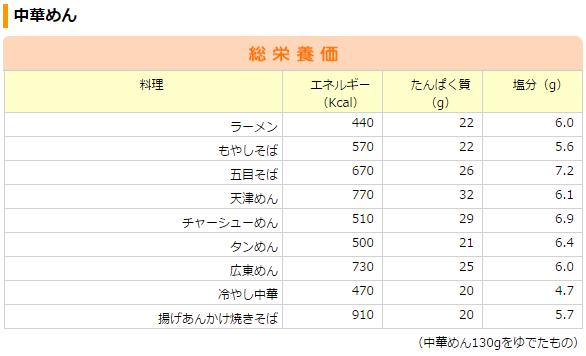
この目標量はよほど気を付けないと、普通の食事でもあっいう間に超えてしまいそうです。なめこの味噌汁なら1杯あたり約1.5g、ビーフカレーは約4g、ハンバーグは約2g、チャーハンで約4g、ラーメンならスープを含めると1杯あたり約6g~7gの塩分量です。幕の内弁当にも約3gの塩分が含まれています。
[sc:アドセンスレスポンシブ ]
過剰な塩分摂取から腎機能は30%まで低下
過剰な塩分摂取が続くと腎臓に負担がかかり、気が付かないうちに機能が低下してしまいます。Cさんも、過剰な塩分摂取生活を5年間続けた結果、徐々に腎機能が失われていったと考えられます。
そして37歳の時、体の異常を自覚して病院に行った時にはすでに重度の慢性腎臓病に侵されていて腎臓機能は30%まで低下、治療はできなくて39歳で人工透析を始める事になったそうです。
減塩料理講師となった女性が教えるポイント
Cさんは現在、自身の苦い経験から地元熊本で減塩料理を教える料理教室の講師として活動しているそうです。
①おにぎりは手に塩を付けて握ると塩が多くなるのでダシが入った水塩を使ってスプレーする
②辛さや香ばしさを利用して塩分を抑える
牛肉の炒めものも、塩を加えず辛さ(七味唐辛子)を加える事で旨味を補っています。冷奴には醤油の代わりに熱したゴマ油をかけて香り付けるなど、薄味になりがちな減塩料理を、塩分以外の味で補い満足度を上げる工夫をしているそうです。
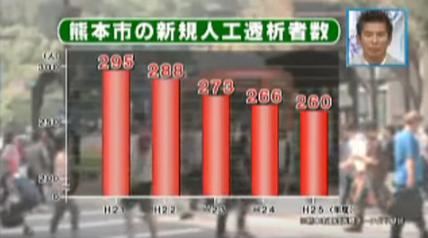
Cさんが暮らす熊本県は、慢性腎臓病などで人工透析を行う患者が平均に対して1.4倍(人口10万人当たり)多く全国最多でしたが、県や市などの自治体や患者会が対策を実施した結果、熊本市の新たな人口透析患者の数が年々減少しているそうです。
主治医が見つかる診療所より
Cさんは「腎臓病になる前から日頃の食生活を気を付ける事が大事」と話しています。
塩分量の少ない調味料は?
大さじ1杯、15gで塩分量を比較した場合、塩分の多い順番に並べると
①濃い口しょうゆ(2.2g)
②米みそ(1.9g)
③ウスターソース(1.3g)
④ポン酢(1.2g)
⑤トマトケチャップ(0.5g)
だそうです。
原茂子医師は「醤油や塩、味噌をたくさん使う日本人よりソース、ケチャップなどを使うアメリカ人の方が塩分摂取量としては少ないというデータが出ている」と紹介。
姫野友美(心療内科)医師は「お刺身を食べる時にワサビ、豆腐もショウガだけにするなど薬味を使う方法がある。油は味があるので、アマ二油やシソ油だけで食べても美味しい」と自身のアイデアを披露。
秋津壽男(内科)医師は「我々の舌は、調味料の設置面積で味を感じます。ベロに対して塩がポツンと付くよりも、薄い塩でもペトッと付くと塩を感じます。なのでCさんのおにぎりの塩をスプレーでというのは正解。泡醤油も少量の醤油が舌に付いて味を感じます」と話しています。
他にも、
〇旬の食材を積極的に取り入れる
⇒旬の食材は素材の味で十分おいしい。
〇元々塩分を含んでいる魚介類を増やす
⇒蒸すのがおすすめです。
〇無塩の料理に2gの塩を添えるようにする
⇒塩分が欲しいところにつけて食べる。全部食べても2g。
〇ソースやタレはかけない。つけて食べる。
⇒最初の一口で塩分を感じれば中まで浸透させる必要はない。
〇和食ならダシを効かせる
⇒ダシがよければ調味料は微量ですみます。
といろいろな方法があります。
塩食生活とともに大切な尿検査と血液検査
原茂子院長は「自覚症状がなくても定期的な健診を受ける事と、生活管理が重要」と話し、尿検査と血液検査の大切さを訴えています。慢性腎臓病を予防するために有効な検査は、尿検査と血液検査の2つ。このどちらかは定期的に受けるようにしておくべきのようです。
主治医が見つかる診療所より
慢性腎臓病から身を守るためには、日頃から減塩を意識した食生活を送り、定期的に尿検査や血液検査を受け、検査で異常が分かった場合は決して放置しないで病院で正しい処置を受けるべきだという認識と行動が1人ひとりに求められているようです。
まとめ
主治医が見つかる診療所より
①夜の頻尿や朝のむくみに注意
②扁桃腺炎などの感染症を繰り返す場合も注意
③定期的に尿検査・血液検査を行う
これらのことに注意していけば、慢性腎臓病から身を守ることにつながるという事です。