日本人が罹るがんの第2位であり、年間13万人以上が罹るという「胃がん」。
胃がんは早期で見つけることができれば約95%のケースで治療が可能なのですが、早期にはほぼ症状が出ないという特徴があります。
今回は、胃がんを早期発見する方法や胃がんのリスクを下げる方法を紹介していた『チョイス@病気になったとき』を参考に、情報をまとめていきたいと思います。
スポンサーリンク
胃がんの発生
胃は、正面から見るとアルファベットのJのような形をしています。
チョイス@病気になったときより
入り口を噴門、出口を幽門といい、中では食べ物を溶かす胃酸が分泌されています。
強力な酸性である胃酸で胃が溶けないのは「胃粘液」というバリアがあるからで、胃粘液を出しているのが、胃の内側にある粘膜です。
胃がんは、この粘膜の部分にできるそうです。
スポンサーリンク
早期に見つけることができた人
番組に登場したAさん(71歳男性)は、会社員時代にたびたび胃潰瘍と指摘されていたそうですが、自覚症状はありませんでした。
「食べすぎて胃が痛いことはあったが、市販の胃薬を飲めば病院に行くほどではなかった」ということでそのままでいたそうですが、退社後に胃の内視鏡検査を受けた際に異常が見つかりました。
チョイス@病気になったときより
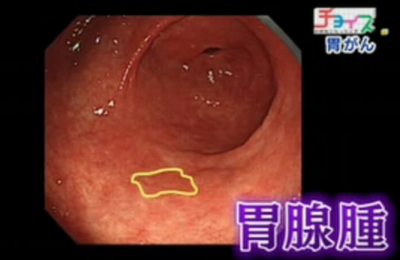
ポリープの一種である「胃腺腫」です。放置するとがんになる可能性があるポリープですが悪性ではないため、医師からは「半年後に再検査をして下さい」と言われたそうです。
しかし、Aさんは心配だったので3ヶ月後にがん専門病院で「生検」という、より詳しい検査を受けることにしました。疑わしい部分の細胞を内視鏡で採取して、それを顕微鏡で詳しく調べることでがん化しているかどうかを調べる検査です。
その結果、胃腺腫ではなく、早期の胃がんだったことがわかりました。
AさんはESD(内視鏡的粘膜下層剥離術)という内視鏡治療で胃腺腫を切除することになりました。
チョイス@病気になったときより
まず、カメラが付いた管(内視鏡)を口から挿入して、モニタで胃の内部を確認します。
それから内視鏡の先についた針でがんの周囲に印をつけ、粘膜の下に生理食塩水などを注入してがんを持ち上げるという処置をした上で、電気メスでその周囲を切り取るという手術です。
表面の粘膜だけを剥ぎ取る手術なので、お腹を切って胃の一部を切除するよりも体への負担が少ない手術です。手術は1〜2時間で終了し、1週間後には退院できます。
Aさんはこの手術について「まったく痛みを感じない。普通の内視鏡検査の延長の感覚」と話していました。
胃がんについて
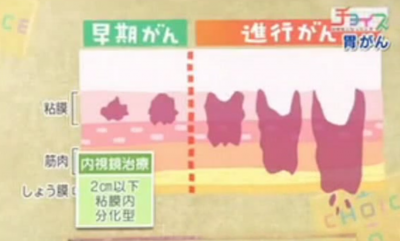
がん研有明病院院長の山口俊晴氏によると、胃がんの進行度は腫瘍の大きさと深さで見るそうです。
チョイス@病気になったときより
粘膜と粘膜下層までのがんが「早期」に分類されます。これが深くなっていくと、血管から肝臓やリンパ腺にがんが飛び火することがあり、さらに進行すると胃の壁を破ってお腹の中に広がってしまい、治療ができなくなってしまうそうです。
以前は、腫瘍が見つかるとすべて切り取っていたそうですが、現在はAさんのように初期ならばESDで部分的に摘出するだけで済みます。
ただし、ESDを受けられるのは、腫瘍が2センチ以下で粘膜の中にとどまっており、「分化型」と呼ばれるがんである場合に限られます。
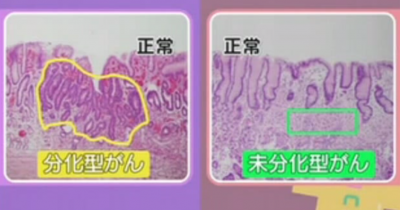
胃がんは、細胞の形と並び方から、分化型と未分化型に分類されます。
チョイス@病気になったときより
「分化型」は見た目に正常な胃の細胞の形や並び方の名残があり、進行は比較的ゆっくり進むタイプの腫瘍です。
一方、「未分化型」のがん細胞は小さくて形や並び方がバラバラです。胃壁へ深く入りやすく、進行も早いとされているそうです。小さいうちからリンパ腺に飛び火している可能性もあるため、部分的に摘出するESDは採られません。
ESDの費用は入院費まで含めて15万円程度で、高額療養費制度も適用されると10万円以下に抑えられるそうです。お腹を開ける手術に比べれば3分の1以下の費用で済み、術後には普通に食べられるようにもなりますから、早期発見は非常に重要です。
早期発見について
早期発見できるケースについて、山口氏によると「たくさん患者が来るが、半分くらいの方が何らかの症状がある。そもそも、まったく自覚症状がなければ検査を受けない。あとは、他の目的で検査を受けてたまたま見つけるというケースもある」と話していました。
がんができているとその部分だけ胃酸への防御が悪くなるため潰瘍ができ、その痛みで気づくことも多いそうです。しかし、最近では市販薬にも強い薬が発売されているため胃潰瘍が治ってしまい、早期発見できるタイミングを見逃してしまうケースも増えているそうです。よく効く市販薬も考えものなのかもしれません。
ピロリ菌
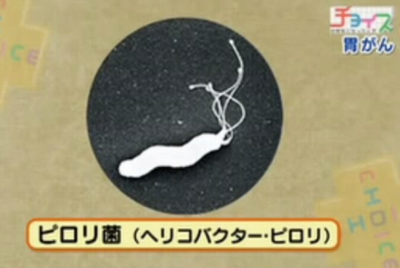
胃がんの原因菌として「ピロリ菌」という存在があることはよく知られています。
日本人のおよそ半分が感染しているピロリ菌は、正式名称を「ヘリコバクター・ピロリ」といいます。
チョイス@病気になったときより
しっぽのような部分を回して胃の中を動き回り、毒素を出したり粘膜を攻撃したりして胃にダメージを与えます。長期間胃が荒らされると表面が傷ついて萎縮性胃炎が起き、がんが発生しやすい状態になります。
これを食い止めるには除菌をする必要があるのですが、Aさんも10年前の健康検査でピロリ菌がいることが判明していたため、3種類の薬を1週間飲み続けることで除菌していました。
それにも関わらず、Aさんは胃がんになってしまったのです。
山口氏によると、70歳くらいになって胃炎ができてしまったときに除菌をしても、元に戻るには時間がかかるため安心はできないそうです。そのようなケースに該当する場合は毎年検査を受ける必要があります。
なぜピロリ菌に感染するか
体が未発達の子どもの頃(5歳くらいまで)に感染するケースがほとんどです。
離乳食を口移しで食べさせたり井戸水を飲んだりすることがきっかけで感染するそうです。
ピロリ菌を除菌する薬
抗生物質と酸を抑える薬が処方されます。
(耐性のあるピロリ菌ができてしまう可能性をなくすために)薬は途中でやめずに飲み続ける必要があり、さらに除菌中は禁酒を守る必要もありますが、1週間飲み続けるだけで約8割の人は除菌できるそうです。
副作用には、下痢や軟便、味覚異常などがありますが、重篤な副作用は非常に稀であるそうです
費用は3割負担で約2000円(診察代やピロリ菌検査台を含めても1万円程度)ですが、保険適用がされるのは内視鏡検査で胃炎などの症状が確認された場合のみになるそうです。
スポンサーリンク
早期発見のための検査
番組では、早期発見に有効な内視鏡検査の様子を取材していました。
内視鏡検査を受ける際は胃の中を空にする必要があるため、午前中に検査する場合は前日の午後9時以降は飲食が禁止になります。
検査直前にはプロナーゼという液体を飲んで胃の中の泡や粘液を除去し検査をしやすくしてから、ゼラチン状の麻酔薬を喉のあたりに5分ほど入れたままにするなどして準備を整えます。(さらに、内視鏡を入れる際、病院によっては、鎮静剤を打って意識レベルを落としてから検査をしてくれる医療機関もあるそうです。)
以上のように準備は必要ですが、検査自体は10〜15分ほどで終了します。
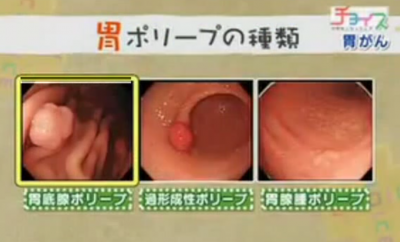
この検査では胃にポリープが見つかることがままあるそうですが、胃のポリープと大腸のポリープには大きな違いがあります。大腸にできるポリープはほとんど腺腫ですが、胃のポリープはそうでないものも多いということです。
ポリープは出来ている場所や個数などでその危険性が見分けることが出来ます。
チョイス@病気になったときより
「胃底腺ポリープ」は心配する必要のないポリープで、ピロリ菌とも関係ありません。若い人に多く見られるそうです。
「過形成性ポリープ」はピロリ菌と関係がありますが、がん化はしません。(2センチ以上になると採って調べることもあるそうです。)
「胃腺腫ポリープ」はがん化する危険なポリープです。
内視鏡検査を行うかどうかは、ピロリ菌の有無や慢性胃炎の有無で考えます。
どちらもなければ3〜5年に1回ほど検査を受ければ問題ありませんが、どちらもあれば1年に1回は受けるべきです。
どのような場合でも、40歳までに1回は受けておくと安心だそうです。
この検査で慢性胃炎などが見つかるとピロリ菌感染が疑われ、ピロリ菌検査が必要になります。
ピロリ菌検査
ピロリ菌検査は、以下の検査をいくつか組み合わせて行います。
感染していれば体内にピロリ菌に対する抗体が作られるので、血液や尿を採取して抗体の有無を調べる検査です。
便採取キットを使って便を採取し、中にピロリ菌がいるかどうかを調べる検査です。
吐き出す息をパックにとって検査する方法です。一度息を採取したあとに尿素を含んだ錠剤を飲み、20分後にまた呼気を採取します。
胃にピロリ菌がいなければ尿素は胃を素通りしていきますが、ピロリ菌がいる場合は胃で尿素が分解されて二酸化炭素が作り出されるので、呼気に含まれる二酸化炭素の量が増えれば胃にピロリ菌がいることがわかります。
山口氏によると、一番正確な結果が得られるのがこの呼気試験だそうです。
ピロリ菌に感染してから慢性胃炎になりがんになるまでは10〜20年という長い時間がかかります。感染が長く続けば続くほど除菌しても胃は元に戻らなくなってしまうので、なるべく若いうちに検査を受けるべきです。
近年、中高生のピロリ菌検査や除菌に自治体が公費を出すところも増えてきているそうですから、情報を集めてみるといいかもしれません。
胃がんリスク
ピロリ菌以外にも、喫煙や塩分の多い食事なども胃がんのリスクを高めてしまいます。
チョイス@病気になったときより
ピロリ菌が引き起こす病気
独立行政法人国立国際医療研究センター理事・国府台病院長の上村直実氏によると、ピロリ菌は「出血性潰瘍」や「MALT(マルト)リンパ腫」などの発症リスクも高めるそうです。
胃潰瘍の潰瘍部分から出血するものです。
痛みだけでなく吐血や下血を伴うこともあります。
胃のMALT(粘膜とリンパ球細胞の複合組織)でリンパ球の中のB細胞が腫瘍化する病気です。
病気の進行は比較的遅いそうですが、症状が現れにくいという特徴があります。
出血:
◯胃の一生はピロリ菌に感染しているかどうかで決まる (日経スタイル)
◯消化性潰瘍(ウィキペディア)
◯MALTリンパ腫(国立がん研究センター)
胃を切除しなければならない、と思いきや…
番組に登場したHさん(73歳)はがんが見つかり、危うく胃を摘出する寸前だったそうです。「祖父も父も消化器系のがんでなくなっている。そういう家系だから気をつけなければと思っていた」というHさんは、会社勤めの頃から定年後も毎年健康診断を受診していたそうです。
6年前、胃がん検診でX線検査を受けると胃に影が見つかり、精密検査(内視鏡検査)を受けることになりました。検査から2週間後、医師から「すぐに来てください」と連絡があり、早期の胃がんであることが告げられたそうです。
「未分化型」だったので直ちに処置する必要があり、医師からは外科手術による「胃の3分の2の切除」を勧められました。
しかし、Hさんはすぐに切除することはせずに、胃がんについての猛勉強を始めました。Hさんによると「私のようなケースで胃を保存する治療ができるところはないか、そういう可能性はないのかを調べだした」といいます。
その中で、臨床研究の一環として内視鏡治療をしている病院(がん研有明病院)を見つけました。
Hさんは臨床研究に同意して手術を受け、無事成功。胃の摘出を免れました。
近年の研究から、未分化型でも小さければほとんど転移がないという見方も強まってきていることから、このような臨床研究が行われているそうです。
しかし、現時点では未分化型の内視鏡治療は「試験的な治療」であるため、100%治療できる方法を選ぶとなると「切除」を選択することになります。
山口氏は「医師や家族とよく話し合って、どういう選択をするか考えるとよい」とアドバイスしていました。
「がん家系」について
「がん家系」という言葉があります。
しかし、山口氏によると「(確かに遺伝もあるが、)家族は同じものを食べるなど生活環境が同じであるため、同じような疾病にかかりやすくなる」という理由で、「がん家系」のようなものが現れるのだそうです。
スポンサーリンク
まとめ
胃がんを予防するためには、若いうちからピロリ菌検査をして除菌することが有効であるということがわかりました。
除菌をせずに歳を重ねた場合は、万が一の被害を小さくするために、定期的に胃がん検診を受けるようにしましょう。慢性的な胃痛に悩まされるという方は特に注意するようにしましょう。